Tai biến sản khoa luôn rình rập
Dù y học đã có nhiều tiến bộ nhưng tai biến sản khoa vẫn luôn là thách thức đối với ngành y và thầy thuốc.
Theo bác sĩ Lê Thị Kim Dung, Trưởng Khoa Sản - Trung tâm Y khoa Thái Hà (Hà Nội), trong các tai biến sản khoa, người ta thường nhắc đến 5 loại: băng huyết, sản giật, vỡ tử cung, nhiễm khuẩn hậu sản và uốn ván sơ sinh.
Sau chuyển dạ vẫn tai biến
Bác sĩ Dung cho biết trước khi chuyển dạ, thai phụ có thể bị phong huyết tử cung nhau. Đây là một trong những biến chứng nặng của tình trạng nhiễm độc thai nghén. Tình trạng này xảy ra đột ngột, diễn tiến rất nhanh, trong một số trường hợp có thể gây tử vong cho cả mẹ lẫn con. Lý do vì nhau là nguồn cung cấp dinh dưỡng nuôi sống chính từ mẹ sang thai nhi nên nếu nhau bong sớm, không mổ lấy thai kịp thời thì thai nhi sẽ chết.
Một tai biến nguy hiểm khác trong giai đoạn này là nhau tiền đạo. Có thể vì lý do đa thai, viêm niêm mạc tử cung, sinh nhiều lần hay tiền sử nạo phá thai… mà bánh nhau bám thấp xuống vùng eo tử cung và che lấp một phần hay toàn bộ lỗ trong cổ tử cung, cản trở đường ra của thai dẫn đến xuất huyết ồ ạt gây nguy cơ tử vong cả mẹ và con.
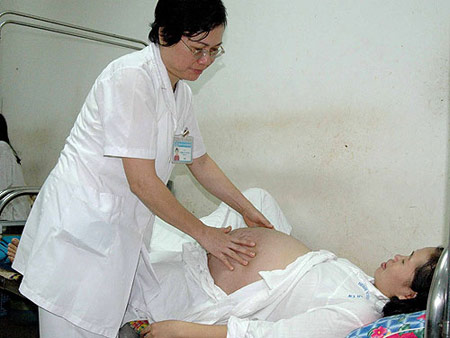
Khám thai sẽ giúp cho việc tiên lượng tai biến sản khoa tốt hơn
Ngoài ra, tai biến vỡ tử cung do sẹo mổ cũ, sang chấn, cơn co tử cung quá mạnh, ngôi thai… cũng vô cùng nguy hiểm. “Điều đáng nói là kể cả khi thai phụ thoát những tai biến nói trên thì trong lúc chuyển dạ vẫn có thể lặp lại. Với những người có kèm các bệnh lý như suy thận, hẹp van hai lá, bệnh tim… thì nguy cơ tai biến cũng tăng gấp nhiều lần. Thậm chí, ngay sau khi chuyển dạ, thai phụ vẫn có thể gặp những tai biến khác như: thuyên tắc mạch ối, chảy máu, đờ tử cung” - bác sĩ Dung cảnh báo.
Chỉ hạn chế tối đa
Theo PGS-TS Nguyễn Viết Tiến, Thứ trưởng Bộ Y tế, khó có thể nói trước được rằng những tai biến sản khoa sẽ không xảy ra vì có những tai biến phức tạp, ngay cả nền y học của các nước tiên tiến cũng chưa xử lý ngay được mà chỉ là hạn chế tối đa. “Với phụ nữ, ngay từ lúc mang thai đã có những nguy cơ tai biến, trong đó có những tai biến xảy ra nhanh như sét đánh, đôi khi bác sĩ không trở tay kịp mặc dù có đầy đủ trang thiết bị kỹ thuật cao” - ông Tiến nhấn mạnh.
Bác sĩ Phó Đức Nhuận, Bệnh viện Phụ sản Trung ương, cho biết trong sản khoa, người ta không đưa nguyên nhân thuyên tắc ối vào danh sách những tai biến thường gặp bởi so với 5 tai biến kể trên thì nó vẫn hiếm gặp hơn.
Cũng theo bác sĩ Nhuận, hiện nay khoa học kỹ thuật phát triển, trình độ, tay nghề của bác sĩ được nâng cao giúp việc bảo đảm an toàn trong quá trình sinh nở tốt hơn rất nhiều nhưng câu “chửa đẻ cửa mả” vẫn đúng. Vì vậy, một ca sinh luôn tiềm ẩn nguy cơ mà không ai có thể dự đoán.
Theo các bác sĩ chuyên khoa sản, tai biến sản khoa có thể giảm nếu sản phụ tuân thủ khám thai định kỳ để bác sĩ tiên lượng cuộc chuyển dạ, hạn chế tối đa tai biến chứ không nên chạy theo thị hiếu bản thân. “Có rất nhiều sản phụ khi đi khám chỉ đòi siêu âm mà không biết rằng có những xét nghiệm khác còn quan trọng hơn như đo huyết áp, xét nghiệm nước tiểu hay kiểm tra tim mạch…” - ông Tiến dẫn chứng.
|
Quên khám thai ở bác sĩ sản khoa Bác sĩ Lê Thị Kim Dung chỉ ra những sai lầm của nhiều sản phụ như: chỉ lăm lăm đi siêu âm hằng tháng để kiểm tra sức khỏe thai nhi và coi như đã hoàn thành nhiệm vụ mà quên mất rằng phải khám thai ở bác sĩ sản khoa, kiểm tra sức khỏe tổng thể, bảo đảm chế độ ăn uống, làm việc không quá sức. Trong sản phụ khoa không thể ngẫu hứng, tùy tiện mà phải thăm khám thường xuyên để có thể tiên lượng tai biến. “Có những sản phụ khi thấy máu chảy ít thì chủ quan cho rằng đây là hiện tượng bình thường khi sinh đẻ nhưng đôi khi biểu hiện này còn đáng sợ hơn cả việc chảy máu ồ ạt lúc chuyển dạ” - bác sĩ Phó Đức Nhuận cảnh báo. Không dự báo được thuyên tắc ối Thạc sĩ - bác sĩ Nguyễn Văn Trương, Giám đốc Bệnh viện Hùng Vương - TPHCM, cho biết thuyên tắc ối là một tai biến sản khoa, có tỉ lệ vào khoảng 1/8.000 đến 1/80.000 ca sinh. Tại các bệnh viện hiện đại với đầy đủ phương tiện, tử vong do thuyên tắc ối có thể lên đến 60%. Thuyên tắc ối xảy ra rất đột ngột, tương tự sốc thuốc và không dự báo được. Gia đình sản phụ thường khó chấp nhận lời giải thích của nhân viên y tế vì mới trước đó, họ được thông báo là tình hình chuyển dạ của sản phụ chưa có gì nguy hiểm. Cơ chế bệnh của thuyên tắc ối vẫn chưa được hiểu thấu đáo. Khi có cơn co tử cung, nước ối (có chứa các thành phần từ thai nhi như phân su, lông tóc...) có thể bị bơm vào vòng tuần hoàn của mẹ qua cửa tĩnh mạch ở cổ tử cung, từ đó gây thuyên tắc mạch phổi. Sản phụ đột ngột tím tái, tụt huyết áp, rối loạn đông máu gây chảy máu ồ ạt và tử vong nhanh chóng. Thai nhi bị ảnh hưởng nghiêm trọng do mẹ bị suy hô hấp và tuần hoàn nên cũng thường tử vong. Việc chẩn đoán thuyên tắc ối rất khó. Có những bác sĩ trong suốt thời gian hành nghề chưa từng chứng kiến tai biến này. Giải phẫu tử thi, lấy mẫu mô xem dưới kính hiển vi có thể tìm thấy các thành phần từ thai nhi như lông tóc và tế bào tại các mạch máu nhỏ của phổi. Không có biện pháp điều trị đặc hiệu riêng cho thuyên tắc ối. Bệnh nhân được dùng thuốc, truyền dịch, truyền các chế phẩm của máu, được đặt ống nội khí quản giúp thở để duy trì chức năng tim mạch và hô hấp. Không phải trường hợp nào cũng điều trị thành công. Biện pháp duy nhất ngăn ngừa thuyên tắc ối là... không sinh đẻ. Điều này không khả thi với những gia đình chưa có đủ con. Nguyễn Thạnh |